Retrato fiel do quadro brasileiro de desigualdades, a prestação dos serviços de saúde no país é feita por hospitais de excelência nos grandes centros, que estão entre os melhores do Hemisfério Sul, ou em postos de atendimento enormes carências médicos e equipamentos interior das regiões menos desenvolvidas. Se não é uma situação nova, trata-se agora de uma realidade ainda mais desafiadora pelas tendências que vêm ganhando força nos últimos anos. Por um lado, novos medicamentos e diagnósticos cada vez mais precisos, apoiados por exames de imagem, estão aumentando a expectativa de vida mundial. Por outro, esse envelhecimento da população eleva a incidência de doenças crônicas no número de consultas e internações, superlotando os hospitais e inflando os preços dos planos de saúde.
Embora muito bem-vinda, a evolução tecnológica sempre foi um fator de encarecimento dos custos hospitalares, até por estimular a realização de exames nem sempre necessários, nota o radiologista Giovanni Guido Cerri, professor da Faculdade de Medicina da Universidade de São Paulo (USP). “Hoje, a tecnologia também está viabilizando procedimentos médicos a distância, o que resulta em grande economia de tempo e dinheiro, além da disseminação da boa medicina.
Quando o país tiver acesso total à internet móvel 5G será possível realizar cirurgias complexas com a participação de um médico especialista em São Paulo, orientando um colega no interior da Amazônia”, afirma Cerri, também presidente do InovaC, o braço de inovação do Hospital das Clínicas de São Paulo.A Instituição realiza por ano mais de 50 mil cirurgias e 230 mil atendimentos de urgência.
A corrida tecnológica no setor de saúde está mesmo em ritmo acelerado, aponta estudo da Strategy &, consultoria estratégica da PwC, que acaba de ser divulgado. De acordo com documento,até o no fim desta década, o atendimento digital será tão corriqueiro quanto as compras on-line de hoje. Médicos conduzirão ensaios clínicos com pacientes remotos, e a inteligência artificial permitirá tratamentos hiperpersonalizado. “O’Hospital Do futuro será uma rede de ativos de entrega física e virtual conectada por um único sistema e recursos digitais, que permitirá o atendimento em comunidades, em casa ou em empresas, de acordo com a necessidade dos médicos e a preferência dos pacientes”, prevê Bruno Porto, sócio da consultoria. Enquantoo sistema 5G Não Chega a todos os rincões do país para viabilizar esse futuro,o país segue avançando na implantação da telemedicina que requer uma tecnologia mais simples desde que se viu obrigado isso pandemia de covid-19, encerrando um interminável debate sobre a validade das consultas remotas. Graças à telemedicina, um projeto do Programa de Apoio ao Desenvolvimento Institucional do SUS (Proadi-SUS), iniciado em 2018, conectou 200 ambulatórios da região Norte a médicos de sete especialidades do Hospital Israelista Albert Einstein, de São Paulo, um dos mais avançados do Brasil.“Só no ano passado foram feitos 60 mil atendimentos”, informa o presidente do Einstein, Sidney Klajner.
Em 2023, esse projeto vitorioso está sendo expandido para cem ambulatórios do Centro-Oeste. Pioneiro em várias iniciativas
tecnológicas, o Einstein acaba de incorporar o braço robótico Hugo,a última palavra entre equipamentos que realizam incisões e dissecções cirúrgicas de forma mais precisa e menos invasiva do que são capazes mãos humanas. “Robôs comandando cirurgias não são novidade no Brasil há 15 anos, mas esta é a primeira vez que um procedimento pôde ser transmitido em 3D num telão para toda aequipe”,diz Klajner. Comandado pelo urologista Ariê Carneiro ,Hugo removeu com sucesso a próstata de um paciente no dia 9 de maio. Na outra ponta do sistema de saúde brasileiro, porém, ainda há bem menos espaço para a tecnologia e muito mais para o desafio cotidiano de encontrar meios de atender tanta gente que depende da assistência médica universal e gratuita garantida pela Constituição de 1988. Juntos, os 4,4 mil hospitais privados e os 2,6 mil filantrópicos do Brasil oferecem cerca de 458 mil leitos à população o que representa uma disponibilidade de 2,1 leitos por mil habitantes, índice bem inferior à proporção de 3,2 por mil indicado pela Organização Mundial da Saúde (OMS). Apesar de suas deficiências, o Sistema Único de Saúde (SUS) brasileiro segue sendo uma referência de política assistencial para o mundo todo, até porque nenhum outro país com mais de 100 milhões de 100 milhões de 100 milhões de habitantes encara o desafio é dar atendimento médico de graça a quem entrar na fila de seus ambulatórios e hospitais públicos ou credenciados. Com um compromisso tão ambicioso, o SUS absorve a maior parte do orçamento federal destinado à Saúde que este ano é de R$ 188,3 bilhões, o maior de todos os ministérios, o que não quer dizer que se trata de uma verba suficiente para tantas necessidades.
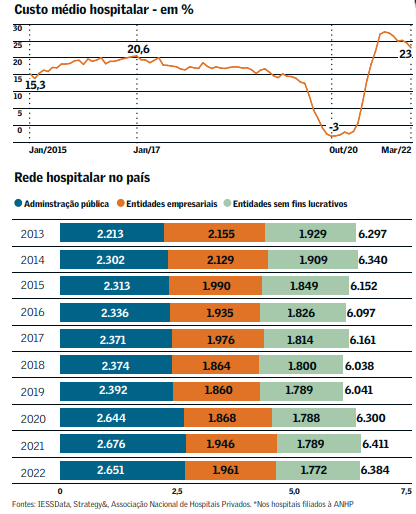 Há anos que o SUS não consegue, por exemplo, remunerar devidamente os procedimentos feitos pelas Santas Casas e demais hospitais filantrópicos, que cumprem um papel fundamental no atendimento aos 75% de brasileiros que não possuem plano de medicina privado em cerca de 900 municípios esses hospitais de caridade são a única opção de atendimento médico. Segundo estudo do Conselho Federal de Medicina (CFM), divulgado em novembro de 2022, pelo menos 84% dos procedimentos realizados pela rede filantrópica para o SUS não tiveram nenhum reajuste nos últimos dez anos. A Confederação das Santas Casas de Misericórdia, Hospitais e Entidades Filantrópicas (CMB) têm uma conta mais detalhada desse desequilíbrio: desde o início do Plano Real, em 1994, a tabela do SUS sofreu um reajuste médio de apenas 93,77%, enquanto o Índice Nacional de Preços ao Consumidor (INPC) subiu 636,07%, o salário mínimo foi corrigido em 1.597,79% eogás de cozinha aumentou 2.415,94%. “Os reembolsos do SUS cobrem apenas 60% dos nossos custos, o que nos obriga a recorrer a doações, empréstimos bancários e emendas de parlamentares para fechar o caixa. Pagamos cerca de R$ 100 milhões de juros por mês por empréstimos bancários que somam mais de R$ 10 bilhões. Recentemente, o governo federal repassou R$ 2 bilhões às nossas entidades, o que aliviou um pouco a situação, mas está longe de resolver o nosso déficit”, reclama Mirocles Véras, presidente da CMB.
Há anos que o SUS não consegue, por exemplo, remunerar devidamente os procedimentos feitos pelas Santas Casas e demais hospitais filantrópicos, que cumprem um papel fundamental no atendimento aos 75% de brasileiros que não possuem plano de medicina privado em cerca de 900 municípios esses hospitais de caridade são a única opção de atendimento médico. Segundo estudo do Conselho Federal de Medicina (CFM), divulgado em novembro de 2022, pelo menos 84% dos procedimentos realizados pela rede filantrópica para o SUS não tiveram nenhum reajuste nos últimos dez anos. A Confederação das Santas Casas de Misericórdia, Hospitais e Entidades Filantrópicas (CMB) têm uma conta mais detalhada desse desequilíbrio: desde o início do Plano Real, em 1994, a tabela do SUS sofreu um reajuste médio de apenas 93,77%, enquanto o Índice Nacional de Preços ao Consumidor (INPC) subiu 636,07%, o salário mínimo foi corrigido em 1.597,79% eogás de cozinha aumentou 2.415,94%. “Os reembolsos do SUS cobrem apenas 60% dos nossos custos, o que nos obriga a recorrer a doações, empréstimos bancários e emendas de parlamentares para fechar o caixa. Pagamos cerca de R$ 100 milhões de juros por mês por empréstimos bancários que somam mais de R$ 10 bilhões. Recentemente, o governo federal repassou R$ 2 bilhões às nossas entidades, o que aliviou um pouco a situação, mas está longe de resolver o nosso déficit”, reclama Mirocles Véras, presidente da CMB.
Edson Rogatti, que presidiu a CMB entre 2014 e 2020 e hoje comanda a Federação das Santas Casas e Hospitais Beneficentes do Estado de São Paulo (Fehosp), conta que o principal papel dos dirigentes de instituições filantrópicas é justamente encontrar o caminho do dinheiro para mantê-las funcionando. “É preciso frequentar os salões de Brasília e se aproximar de deputados, senadores e servidores do governo, de todos os escalões, para conseguir verbas e renegociar dívidas. Enquanto não tivermos um projeto de lei que
garanta uma remuneração justa para os nossos hospitais, de uma vez por todas, essa é nossa missão”, afirma Rogatti. O dirigente da Fehosp conhece bem essa dinâmica, porque foi convencendo congressistas a destinar parte de suas verbas para a Santa Casa de Palmital (SP), da qual era provedor, que chamou a atenção de seus colegas e acabou convidado a assumir uma diretoria da federação, duas décadas atrás. “Os deputados
percebiam o meu esforço e passavam a me dar mais atenção. O pouco que eles reservavam para o hospital da minha cidade, de pouco mais de 20 mil habitantes,
era o bastante”, conta
